糖尿病網膜症とは
尼崎でも多くの方が直面している糖尿病
現在、日本国内で糖尿病が強く疑われる人と、その可能性を否定できない人はあわせて約2,000万人にのぼると推計されています。これは成人の約5人に1人に相当する数字であり、当地域の人口比に照らし合わせても、非常に多くの方がこの病気とともに生活されていることがわかります。
糖尿病は、血液中の糖分(血糖値)が高い状態が続き、全身の細い血管を傷つけてしまう病気です。
特に目の中の「網膜」には非常に細い血管が密集しているため、高血糖の影響を非常に受けやすく、血管が詰まったり破れたりすることで糖尿病網膜症が引き起こされます。
この病気は、日本人の失明原因の第3位となっており、糖尿病の三大合併症の一つとして非常に注意が必要です。
自覚症状がない時期からの受診が大切です
糖尿病網膜症の最も恐ろしい点は、初期段階ではほとんど自覚症状がないことです。
視力が落ちたり、白内障のような「かすみ」を感じたりしたときには、すでに病状がかなり進行していることも珍しくありません。
現在、糖尿病の治療をされている方は、たとえ見え方に異常を感じていなくても、定期的に眼科で精密な眼底検診を受けることが、将来の視力を守るために最も重要です。
当眼科では、院長による一貫した診療のもと、最新の検査設備を整え、患者さんお一人おひとりの状態に合わせた丁寧な診断を行っています。
糖尿病網膜症の症状
自覚症状がないまま進行する危険な病気
糖尿病を患ってから数年から10年ほど経過する頃に、網膜症を発症するリスクが高まると言われています。
この病気の最も大きな特徴は、病状がかなり進行する末期近くまで自覚症状がほとんど出ないという点です。そのため、ご自身で気づかないうちに深刻な状態に陥っているケースが少なくありません。
初期(単純網膜症)
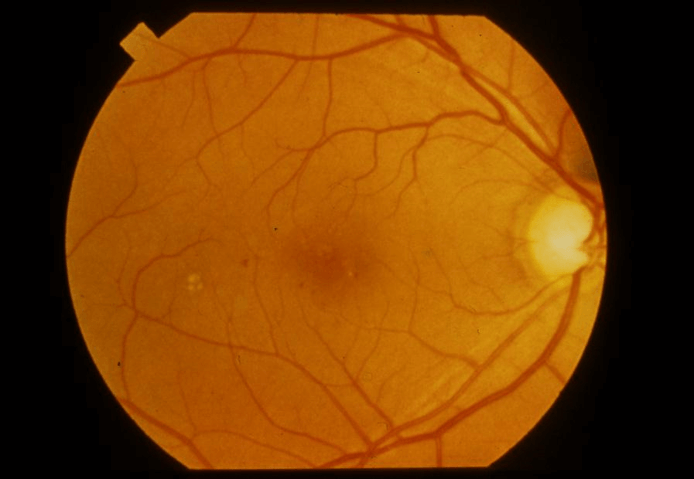
まだ自覚症状はありません。しかし、目の中の細い血管にはすでに負担がかかっており、小さな出血や血管のコブが生じ始めている段階です。 この時期に早期発見できれば、内科での血糖コントロールによって進行を抑えることが可能です。
中期(増殖前網膜症)
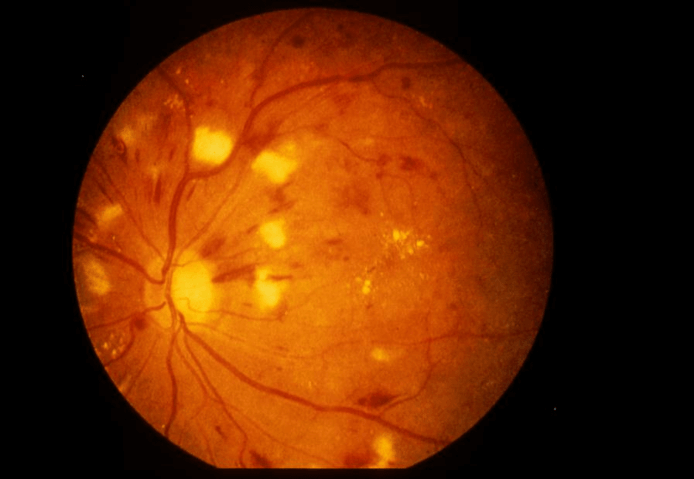
血管が詰まり始め、網膜の一部に酸素や栄養が届かなくなる「無血管野(むけっかんや)」が現れます。 ここでもまだ自覚症状がない方が多いため、放置されやすい非常に危険な時期です。この段階で適切なレーザー治療などを行うことが、将来の視力を守るための大きな分かれ道となります。
末期(増殖網膜症)
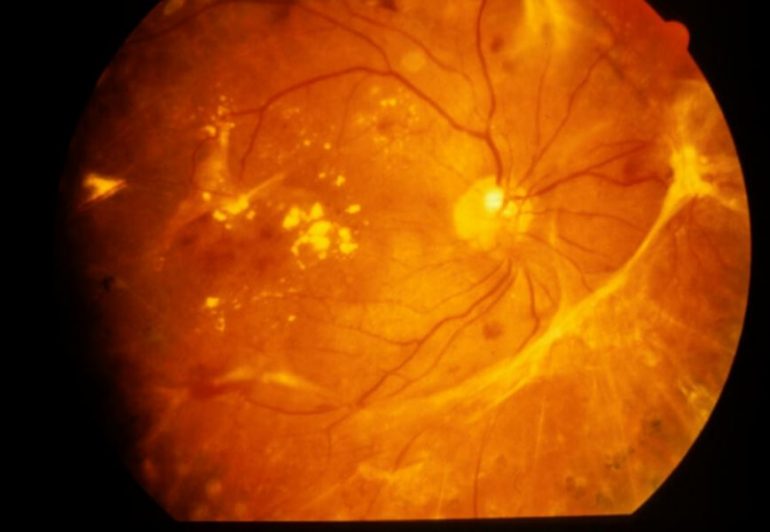
不足した酸素を補おうとして、新しくもろい血管(新生血管)が発生します。これが破れると、目の中に大きな出血が広がる「硝子体出血」や、網膜が剥がれる「網膜剥離」を引き起こします。 ここまで進むと、視力低下、視野の欠損、飛蚊症(ひぶんしょう)、ゆがみといった深刻な症状が現れ、失明に至る恐れがあります。
糖尿病が招く目の病気
糖尿病によって引き起こされる目のトラブルは、網膜症だけではありません。血糖値が高い状態が続くことで、目の中のさまざまな組織に悪影響を及ぼし、以下のような病気を併発することがあります。
糖尿病白内障
糖尿病の方の白内障は、加齢による白内障よりも若いうちから発症しやすく、進行も早いのが特徴です。目の中の水晶体が濁ることで、視界がかすんだり、まぶしく感じたりします。
視力低下が進んだ場合には白内障手術が必要となりますが、糖尿病の方は術後の炎症リスクなどにも細心の注意を払う必要があります。
当院では、世界基準の白内障手術装置「CENTURION」や高精度な手術顕微鏡「Proveo 8」を完備しています。糖尿病をお持ちの方特有のリスクを考慮し、専門医としてのきめ細やかな管理体制により、より安全で精密な手術を提供できる環境を整えています。
血管新生緑内障
網膜症が進行して「新生血管(もろい血管)」が虹彩(茶目)の方まで伸びてくると、目の中の水の出口が塞がり、眼圧が急上昇することがあります。
これを血管新生緑内障と呼び、通常の緑内障よりも進行が早く治療が困難なケースが多いため、将来の視界を守るためには一刻も早い処置が必要です。
角膜障害・眼筋麻痺
糖尿病による神経障害は、角膜(黒目)の知覚を鈍らせ、ドライアイや角膜の傷(角膜びらん)を引き起こしやすくします。
また、目を動かす神経に障害が出ると、ものが二重に見える複視(ふくし)という症状が現れることもあります。
糖尿病網膜症の検査
最新機器による「見逃さない」ための精密検査
糖尿病網膜症を早期に発見し、適切な治療を行うためには、網膜の状態を隅々まで精密に確認することが不可欠です。当眼科では、患者さんの負担を軽減しながら、より正確な診断を可能にする最新の検査機器を導入しています。
超広角眼底カメラ「CLARUS」:瞳孔を開かない検査
従来の検査では、目薬で瞳孔を開く(散瞳)必要があり、検査後は数時間まぶしくて運転ができないなどの不便がありました。当院の「CLARUS」は、瞳孔を開かなくても網膜の広範囲を高精細に撮影できます。
-
「仕事の合間に検査を受けたい」
-
「帰りに車を運転したい」
こうしたニーズに応えつつ、網膜の端にある極めて小さな異変まで見逃さずに診断することが可能です。
※医師の判断により、従来通り瞳を開く薬を使用して検査を行う場合もあります。
OCT(光干渉断層計):網膜の断面を解析
網膜症が進行すると、視力に直結する中心部(黄斑)にむくみが生じることがあります。当院ではOCTを用いて、肉眼では見えないわずかな組織の変化を数ミクロン単位で測定します。
主治医として過去のデータと照らし合わせ、わずかな変化も見逃さないよう、きめ細やかな経過観察を行っています。
糖尿病網膜症の治療
生涯にわたって良好な視力を維持するために
糖尿病網膜症の治療において最も大切なことは、失明を招くような深刻な状態(増殖網膜症)に進行させないことです。
一度損なわれた視覚機能を完全に取り戻すことは難しいため、内科での全身管理と眼科での適切な処置を両立させることが、将来の視界を守る鍵となります。
内科と連携し、全身状態に合わせた治療を
糖尿病は全身の病気であり、目の状態は血糖値のコントロール状況と密接に関係しています。
当眼科では、内科の主治医の先生とも緊密に連携し、患者さんの血糖値(HbA1c)や全身の状態を正しく把握した上で、最適な治療時期や方針を判断します。地域の医療機関と手を取り合い、患者さんの生活スタイルに寄り添った経過観察を行ってまいります。
初期(単純網膜症):血糖コントロール

中期(増殖前網膜症):レーザー治療(網膜光凝固術)

網膜に酸素が行き渡らなくなった部分にレーザーを照射し、新しいもろい血管(新生血管)の発生を防ぐ治療です。将来の失明を防ぐための、非常に重要なステップです。
当眼科では、従来よりも痛みが少なく、短時間での治療が可能な「インテグラ プロスキャン」を導入しています。
-
痛みの軽減: 従来のレーザーに比べ、照射時の痛みが大幅に抑えられています。
-
短時間治療: 効率的な照射が可能なため、患者さんの肉体的・精神的な負担を最小限に抑えながら、確実に病状の進行を食い止めます。
末期・重症例:視力を守る専門治療と手術連携
病状がさらに進行し、深刻な視力低下のリスクがある場合には、以下の専門的な治療を検討します。
-
硝子体注射(抗VEGF薬):視力に直結する「黄斑部」のむくみを改善させ、視力の維持・回復を図ります。
-
高度医療機関への手術依頼:硝子体出血や網膜剥離など、手術が必要と判断される場合には、速やかに連携する高度医療機関をご紹介いたします。
※当院では硝子体手術(網膜の手術)は行っておりませんが、診断から術後のアフターケアまで主治医として責任を持って見守り、手術が必要なタイミングを的確に判断いたします。




