緑内障とは
緑内障から視界を守る:失った視野は元に戻りません
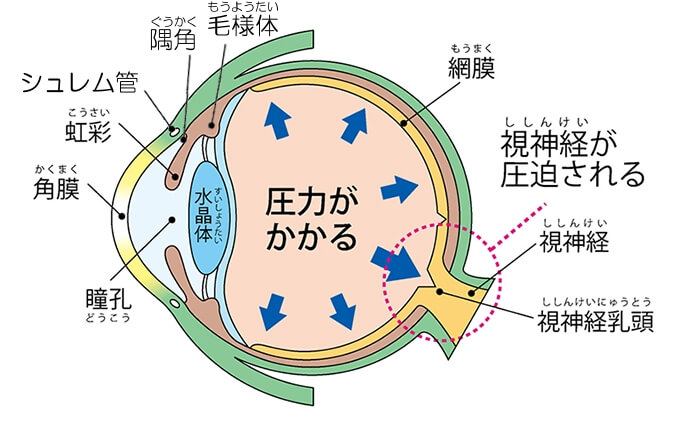
緑内障は、目の奥にある「視神経」がダメージを受けることで、視野(見える範囲)が少しずつ欠けていく病気です。
最大の特徴は、一度失われた視野は、現代の医学でも元に戻すことができないという点にあります。
自覚症状がないままゆっくりと進行し、放置すると失明に至る恐れもあるため、尼崎の皆様に最も注意していただきたい病気の一つです。
原因は「眼圧(目の硬さ)」の上昇が主ですが、日本人の場合は眼圧が正常範囲内であっても進行する正常眼圧緑内障が非常に多いことが分かっています。その他、遺伝や強度の近視も原因になり得ます。
ご自身では「目が疲れているだけ」と思っていても、水面下で進行しているケースが少なくありません。早期発見・早期治療こそが、将来の視界を守る唯一の方法です。
40歳を過ぎたら、自覚症状がなくても定期検診を
緑内障は決して珍しい病気ではありません。40歳以上の日本人を対象とした調査では、20人に1人が緑内障を発症しているという結果が出ています。
それほど身近な病気でありながら、初期段階ではほとんど自覚症状がありません。
人間には、片方の目の見えにくさを、もう片方の目が無意識に補ってしまう性質があります。そのため、気づいた時にはかなり進行していたという事態を防ぐことが重要です。
40歳を過ぎたら、目に不調を感じていなくても、年に一度は眼科検診を受けることをおすすめします。当眼科では、院長による一貫した診療のもと、最新の検査設備を用いて生涯にわたって不自由のない視界を維持できるようサポートいたします。
緑内障の症状
早期発見のために:段階別にみる緑内障の見え方
緑内障は進行が非常にゆっくりで、初期段階では自覚症状がほとんどありません。
これは、片方の目の視野が欠けても、もう片方の目が無意識にカバーし、脳が「見えている」と情報を補正してしまうためです。

初期
目の中心から少し外れた部分に、見えない点(暗点)が生じます。この段階で異常を自覚することは極めて困難です。
中期
見えない点(暗点)が徐々に広がり、視野の欠けが大きくなります。それでも両目で見ていると気づかないことが多く、偶然片目を隠した際に初めて違和感を覚えるケースがあります。
末期
視野がさらに狭まり、中心付近まで欠損が及ぶことで、視力の低下をはっきり自覚するようになります。日常生活に大きな支障をきたし、放置すると失明に至る恐れがある、非常に危険な状態です。
緑内障の分類
適切な治療を受けるために:緑内障のタイプと特徴
緑内障にはいくつかの種類があり、それぞれ原因や進行の仕方が異なります。ご自身のタイプを正しく知ることが、最適な治療への第一歩です。
原発開放隅角緑内障(慢性タイプ)
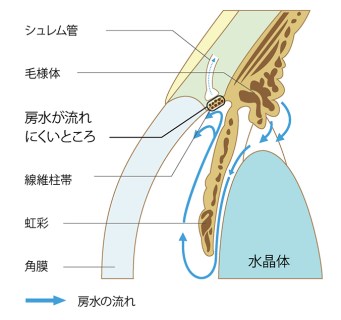
中でも、眼圧が正常範囲内(10〜21mmHg)でありながら進行する正常眼圧緑内障は、日本人の緑内障の約7割を占めると言われています。
原発閉塞隅角緑内障(急激に眼圧が上がるタイプ)
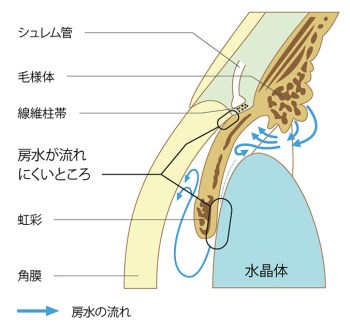
急激に眼圧が上がると、目の痛み、かすみ、激しい頭痛、吐き気などの急性緑内障発作を引き起こすことがあります。この場合は、視力を守るために一刻も早い緊急処置が必要です。
続発緑内障(他の病気や怪我が原因)
白内障、ぶどう膜炎、糖尿病網膜症といった他の目の病気や、怪我、あるいはステロイド治療などの副作用が原因で眼圧が上昇するタイプです。
発達緑内障(生まれつきの構造が原因)
生まれつき房水の出口の成長が十分でないために、眼圧が上昇して発症するタイプです。
緑内障の検査
将来の視界を守るための精密検査
緑内障は多角的な検査によって初めて正確な診断が可能です。当眼科では、最新の機器を用いて、自覚症状のない初期段階の異常も見逃さない精密な検査を行っています。
眼圧検査(目の硬さを測る)
眼底検査(CLARUS:視神経の状態を診る)
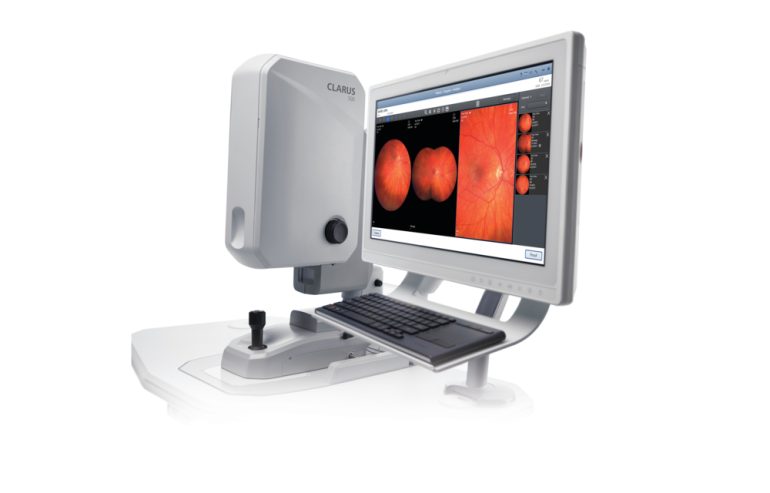
最新の超広角眼底カメラ「CLARUS」を用いて、視神経の状態を詳しく調べます。従来のカメラよりも圧倒的に広い範囲を高精細に撮影できます。
-
瞳孔を開かない検査が可能:多くの場合、目薬(散瞳薬)を使わずに検査ができるため、検査後のまぶしさで運転ができなくなる心配がありません。お忙しい方も「仕事の合間」や「車でのご来院」が可能です。
-
高精細な画像記録:過去の画像と並べて比較することで、視神経の変化をミリ単位で捉え、病状の進行を精密に判断します。
※医師の判断により、目薬で瞳を広げて検査を行う場合もあります。
光干渉断層計(OCT)(視神経の厚みを測る)
隅角検査(房水の出口を調べる)

視野検査(見える範囲を調べる)
緑内障の治療
生涯にわたり現在の視界を維持するために
緑内障治療の目的は、眼圧を下げて進行を食い止め、現在の視野を維持することです。一度失われた視野は元に戻せないからこそ、毎日の点眼と丁寧な経過観察が何よりの薬となります。
継続管理と紹介状の大切さ
緑内障は生涯にわたるお付き合いが必要です。過去の検査データは、将来の視界を守るための「貴重な財産」となります。 転院の際はぜひ紹介状(診療情報提供書)をご持参ください。経過が分からず「ゼロからのスタート」になることを防ぎ、時間的・費用的な負担も抑えられます。
着実な経過観察と点眼の継続
当眼科は手術専門クリニックですが、緑内障治療の本質は「地道な管理」にあると考えています。 奇をてらわず、専門医としてお一人おひとりのデータを守り、信頼できるパートナーとして長く診続けていくことが、将来の安心に直結します。
目薬
緑内障治療の基本であり、最も重要な治療です。房水の産生を抑えたり、流出を促したりする様々な種類の目薬を、患者さんの状態に合わせて選択します。
プロスタグランジン関連薬
(房水流出促進)

キサラタン・トラバタンズ・
タプロス・ルミガン
β遮断薬
(房水産生抑制)

チモプトールEX・ミケランLA
炭酸脱水酵素阻害薬
(房水産生抑制)

エイゾプト・トルソプト
α2作動薬
(房水流出促進、房水産生抑制)

アイファガン
配合点眼薬

ザラカム・デュオトラバ・タプコム・
ミケルナ・コソプト・アゾルガ・
アイベータ・アイラミド
選択的レーザー
線維柱帯形成術(SLT)

原理
- 房水が流出する出口である線維柱帯が目詰まりを起こしており、この部分に特殊なレーザーを照射することで房水の排出機能を改善し、眼圧を下降させます。
- 線維柱帯の色素細胞のみを選択的に凝固し、色素の乏しい細胞を傷害しないため、繰り返しの治療が可能です。
適応
- 日本人の緑内障の多くを占める原発開放隅角緑内障(正常眼圧緑内障を含む)
- 高齢者に多い落屑緑内障
- 点眼のみで眼圧のコントロールが不可能な方
- 点眼の副作用のために点眼治療の継続が困難な方
- 点眼を忘れてしまう方
効果
- 7割程度の症例で眼圧下降の効果を得ることができます。
- その内、7割程度の症例で1年後も効果の持続が得られています。
- 緑内障点眼薬1種類と同程度の眼圧値の下降を得ることができます。
治療の流れ
- 目薬の麻酔(点眼麻酔)を行います。
- 専用のコンタクトレンズを目にのせて、レーザーを照射します。
- レーザー後にもう一度眼圧を測定して終了します。
手術
点眼やレーザーでも進行が止まらない重症例では、手術を検討します。
※当院では緑内障手術は行っておりません。
手術が必要なタイミングを的確に判断し、術後は高度医療機関(連携病院)と協力して、アフターケアまで責任を持って見守らせていただきます。
線維柱帯切開術(トラベクロトミー)
線維柱帯を切開することで、房水の排出を促します。一時的に眼内出血が起こりますが、数日ほどで消退します。後述する線維柱帯切除術と比べて、合併症がほとんどなく安全ですが、眼圧低下効果は及ばないとされます。
線維柱帯切除術(トラベクレクトミー)
強膜を切開して、小さな孔を作り、前房と結膜下組織の間に房水の流出口を形成する手術です。眼圧低下の効果は得られますが、術後のコントロールが非常に難しい手術です。術後、眼圧が上昇した場合は、縫合した糸をレーザーで切って処置します。定期的に眼圧を測定することが必須となります。
よくある質問
どうして緑内障に気付かないのですか?
緑内障には、急性と慢性があります。緑内障のほとんどが慢性の緑内障です。病状の進行が非常にゆっくりであるため、見え方の変化に気付きにくいことが大きな特徴です。片方の目に緑内障が発症して視野に異常があっても、良い方の目が視野の異常を補ってしまうので、自覚症状が出にくいようです。
緑内障を有する方の割合は、40歳以上で20人に1人です。また、一度緑内障発症して失ってしまった視野や視力は決して元には戻りません。早期発見のために、見え方の異常を少しでも感じられた際には、速やかに眼科での精密検査を受けることが重要です。
緑内障の手術は大変ですか?
緑内障手術は白内障手術に比べると、より繊細で難しいものであり、特殊な器具や設備が必要とされます。日帰りで行われる手術方法も開発されてきていますが、術後の眼圧管理のためには頻回の通院が必要となります。目薬治療で眼圧のコントロールが不可能となってしまった難症例においては、経験豊富な医師による手術が施行できて、術後眼圧の管理は昼夜を問わず対応することが可能な、複数の医師が所属する病院に入院して治療が行われることが多いです。大変ではありますが、安全な医療を安心して受けることが望ましいと考えます。
緑内障にもレーザー治療があるのでしょうか?
点眼治療や手術治療とは別に、眼圧を下げるためのレーザー治療(選択的レーザー線維柱帯形成術:SLT)があります。当院には専用のレーザー治療装置が設置してあり、点眼のみで眼圧のコントロールが不可能な方、点眼の副作用のために点眼治療の継続が困難な方、点眼を忘れてしまう方などを対象として、治療を行っております。この治療の特徴として、日帰りで行えること、点眼麻酔で痛みを感じることが無いこと、5分程度の短時間で行えることなどが挙げられます。
レーザー治療の適応は中等度までの緑内障であり、進行した緑内障や特殊な緑内障に対しては手術治療が必要となります。
緑内障の治療をしていますが、日常生活で気をつけておくことはありますか?
「緑内障は治らない病気です」「緑内障は失明につながる病気です」と医師からの説明を受けると、誰しも不安を感じずにはいられません。最近ではインターネットなどを通じて多くの情報を簡単に得ることができますが、正しい情報もあれば、そうでない情報も含まれています。
緑内障は慢性の病気であり、進行していく視野の欠損や視力の低下を生涯保つことができたときに、結果として治療が成功したと言えます。大事なことは、信頼できるかかりつけ医を持ち、定期的な検査や診察を受けながら、適切な治療を続けていくこと、つまり病気と向き合い根気よく付き合っていくことであると思います。




